輸血検査には、血液型、不規則抗体検査、交差適合試験の3つがあり、輸血前に採血された血液で検査を行います。
血液型について
血液型は、赤血球の表面にある抗原によって決まり、多くの型に分けられます。そのなかでも輸血のときに最も大切なのは、ABO式とRh式の2つの血液型です。この2つの血液型について、簡単に説明します。
ABO式血液型
ABO式は、赤血球の表面の膜についているA抗原とB抗原により、また血清中の抗Aと抗Bにより4つの型に分けられます。
A型の人の赤血球表面にはA抗原、B型の人にはB抗原、AB型の人にはA抗原とB抗原の両方が存在し、O型の人にはA抗原もB抗原も存在しません。また血清中には、A型の人は抗B、B型の人は抗A、O型の人は抗Aと抗Bの両方の抗体が存在し、AB型の人にはどちらも存在しません。
赤血球の側から検査する方法をオモテ検査、一方血清の側から検査する方法をウラ検査といいます。
オモテ検査
患者血球と抗A血清または抗B血清の試薬を混ぜて凝集するかしないかを見ます。
ウラ検査
患者血清とA血球、B血球、O血球の試薬を混ぜて凝集するかしないかを見ます。
オモテ検査とウラ検査の結果から、次表のように総合判定します。
| オモテ検査(血球側の検査) | ウラ検査(血清側の検査) | 総合判定(日本人の頻度) | |||
|---|---|---|---|---|---|
| 試薬 (抗A血清) |
試薬 (抗B血清) |
試薬 (抗A血球) |
試薬 (抗B血球) |
試薬 (抗O血球) |
|
凝集 |
非凝集 |
非凝集 |
凝集 |
非凝集 |
A型(約40%) |
非凝集 |
凝集 |
凝集 |
非凝集 |
非凝集 |
B型(約20%) |
凝集 |
凝集 |
非凝集 |
非凝集 |
非凝集 |
AB型(約10%) |
非凝集 |
非凝集 |
凝集 |
凝集 |
非凝集 |
O型(約30%) |
Rh式血液型
Rh式には、C・c・D・E・eの因子(抗原)がありますが、通常輸血の際に一番重要なD因子(抗原)を検査します。
D抗原を持つか持たないかでRh陽性とRh陰性に分けられ、D抗原がある場合をRh陽性、無い場合をRh陰性と言います。
検査は、患者血球と抗D血清の試薬を混ぜて凝集するかしないかを見ます。
次表のように、判定します。
| 判定(日本人の頻度) | ||
|---|---|---|
| 試薬 (抗D血清) |
試薬 (Rhコントロール) |
|
凝集 |
非凝集 |
陽性(約99.5%) |
非凝集 |
非凝集 |
陰性(約0.5%) |
不規則抗体検査
A型の人は抗B、B型の人は抗A、O型の人は抗Aと抗Bの両方の抗体があります。このように自分に無い赤血球抗原に対して規則的に存在する抗体が、「規則性抗体」です。これに対して、輸血や妊娠(出産)が原因でABO式血液型のA及びB抗原以外の赤血球抗原に対して不規則に産生される抗体が「不規則抗体」です。輸血前にこの抗体がないかを検査します。
この不規則抗体の検出率は約0.2〜4%です。もし抗体があればその種類を調べ、その抗体に反応しないような血液(適合血)を選択し輸血しなければなりません。適合血を輸血しなければ、体内で凝集や溶血(赤血球が壊れる)などの副作用を起こしてしまいます。
輸血前に検査することは、安全な輸血や適合血の確保に重要な意義をもっています。
交差適合試験
輸血する血液(輸血用血液製剤)と患者さんの血液を試験管内で反応させて凝集または溶血が起こらないかを検査することです。
患者さんの血清+輸血用血液製剤の赤血球→主試験といいます。
患者さんの赤血球+輸血用血液製剤の血清→副試験といいます。
両試験ともに、凝集または溶血(赤血球が壊れる)がなければ、交差適合試験は適合となり輸血可能です。
交差適合試験は、輸血前に行われる重要な輸血検査です。
輸血検査室
輸血検査室って何をするところですか?
患者さまに、より安全な輸血が実施されるように
- 臨床からの輸血申し込み窓口
- 富山県赤十字血液センタ−への輸血用血液製剤の予約・注文
- 輸血用血液製剤と自己血の供給と保管管理
- 輸血情報の収集・提供と輸血事故防止対策
- 副作用の把握
輸血に関するQ&A
- 輸血って何?
- 手術やケガ・病気などで大量の出血が起こったときや自分の体内で血液が十分に作ることができなくなった場合、その人に必要な血液の成分を体内(静脈内)に輸注することです。以前は、献血による人の血液そのものを輸血する「全血製剤輸血」でしたが、全血輸血では不必要な血液成分による副作用や合併症をも起こしかねませんでした。
そこで、近年は輸血する人にとって必要な成分(赤血球・血小板・血漿)だけを輸血する「成分輸血」が輸血療法の基本となってきました。
成分輸血は、量的に少なくて済むため、循環器系への負担が少なく、不必要な血液成分による副作用を軽減することができます。それと同時に、献血された貴重な血液の有効利用にもつながります。
輸血する前には、必ず担当医から輸血に対する説明があります。(インフォ−ムドコンセント) 説明を受けたあと本人又は代理人が輸血同意書に記入します。輸血に関する疑問点や何か不安なことがあれば、遠慮なく担当医に質問しましょう。 - 何を輸血するの? 成分輸血をもう少し詳しく教えて!
-
 赤血球輸血
赤血球輸血
遠心分離した血液から血漿および白血球層の大部分を取り除いたものが、赤血球の輸血として使用されます。慢性貧血などの血液中の赤血球が少ない人や外科手術に対して使われます。赤血球には、「赤血球濃厚液」「洗浄赤血球」などの種類があって、患者さんの症状に応じて使い分けられています。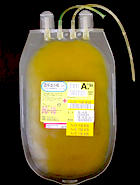 血小板輸血
血小板輸血
血液を比較的弱く遠心分離すると、上層に血小板を豊富に含んだ血漿が得られます。この部分をさらに遠心分離し血小板を沈殿させ、そこから血漿のほとんどを取り除くと、濃度の高い血小板含有血漿が得られます。通常こうして得られた「濃厚血小板」が輸血に使われています。血液中の血小板が少ない人、あるいは血小板の機能に異常があるときなどに使われます。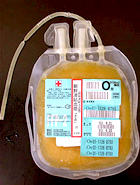 血漿輸血
血漿輸血
血液を分離すると上層に血漿が分かれますが、この部分が血漿の輸血に使用されます。新鮮な血漿には各種の凝固因子が豊富に含まれており、分離後ただちに凍結して保存されています。通常「新鮮凍結血漿」と呼ばれ、血液中の凝固因子が減少している人、また血漿成分が急激に減少したときにも使われています。 - 安全性はどうなの?
- 献血していただいた血液は、血液センタ−でHBs抗原、HCV抗体、HIV抗体など現在可能な限りの検査を行い合格したものだけが医療機関に運ばれてきます。
輸血検査室では、輸血前検査を実施し適合となったものを臨床へ払い出します。 輸血する際は、必ず患者さんに氏名と血液型を名のってもらい確認しています。 輸血中も患者さんに変化がないか注意し、最後に発熱・発疹などの副作用をチエックしていますが、輸血による副作用は完全に予防することはできません。そのため、白血球を除去した製剤や、放射線照射をした製剤を使用しています。
また万が一重篤な副作用が起きた場合は、被害救済制度もあります。 - 自己血輸血とは?
- 手術が予定されている患者さんを対象に、術前に自分の血液をあらかじめ採血しておき手術中・後に必要な量を輸血することです。 つまり自分の血液を輸血に用いることです。
手術の数週間前から200〜400ml/1回/1週間の採血をして計400〜1200mlを輸血検査室にて保存・管理しておきます。
献血による輸血用血液製剤の安全性は、格段に向上してきていますが、輸血による感染症の危険性は完全に回避することはできません。他人の血液を輸血することは、一種の臓器移植となります。
この自己血輸血には、貯血式、希釈式、回収式等いくつかの種類がありますが、当院では、貯血式と、術中に回収式を行っています。